Auswirkungen von Yoga bei Erschöpfung: eine Metaanalyse: Unterschied zwischen den Versionen
Shanti (Diskussion | Beiträge) |
Shanti (Diskussion | Beiträge) |
||
| Zeile 144: | Zeile 144: | ||
==Referenzen== | ==Referenzen== | ||
:[1] R. K. Price, C. S. North, S.Wessely, andV. J. Fraser, “Estimating the prevalence of chronic fatigue syndrome and associated symptoms in the community,” Public Health Reports, vol. 107, no. 5, pp. 514–522, 1992. | |||
the prevalence of chronic fatigue syndrome and associated | :[2] E. A. Walker, W. J. Katon, and R. P. Jemelka, “Psychiatric disorders and medical care utilization among people in the general population who report fatigue,” Journal of General Internal Medicine, vol. 8, no. 8, pp. 436–440, 1993. | ||
symptoms in the community,” Public Health Reports, vol. 107, | |||
no. 5, pp. 514–522, 1992. | |||
disorders and medical care utilization among people in the | |||
general population who report fatigue,” Journal of General | |||
Internal Medicine, vol. 8, no. 8, pp. 436–440, 1993. | |||
*[3] K. Fukuda, S. E. Straus, I. Hickie, M. C. Sharpe, J. G. | *[3] K. Fukuda, S. E. Straus, I. Hickie, M. C. Sharpe, J. G. | ||
Dobbins, and A. Komaroff, “The chronic fatigue syndrome: | Dobbins, and A. Komaroff, “The chronic fatigue syndrome: | ||
Version vom 13. Februar 2014, 15:30 Uhr
Auswirkungen von Yoga bei Erschöpfung: eine Metaanalyse ist eine Studie von Katja Boehm, Thomas Ostermann, StefaniaMilazzo und Arndt Büssing. Hintergrund. Wissenschaftler zielten darauf ab durch eine systematische Begutachtung und das Durchführen von Metaanalysen die Effektivität von Yoga Interventionen bei Erschöpfung zu untersuchen.
Methoden. PubMed/Medline wurde bis Januar 2012 nach kontrollierten klinischen Studien durchsucht. Zwei Begutachter haben unabhängig die Daten extrahiert. Die methodische Qualität dieser Studien wurde ermittelt. Eine Metaanalyse wurde Durchgeführt.
Ergebnis. Neunzehn klinische Studien (total n = 948) waren in dieser Review enthalten. Die untersuchten Yogastile schlossen Hatha, Iyengar, Asanas, Patanjali, Sahaja und Tibetanischer Yoga mit ein. Teilnehmer litten an Krebs, Multipler Sklerose, Dialyse, chronischer Bauchspeicheldrüsenentzündung (Pankreatitis), chronischer Schmerzerkrankung (Fibromyalgie), Asthma oder sie waren gesund. Yoga hatte einen kleinen positiven Effekt auf Erschöpfung (SMD = 0.27, 59% CI = 0.23–0.31). Sieben Studien erhielten bei der Jadad-Score.
In mindestens fünf Studien gab es grundlegende Unterschiede. Schlussfolgerung. Insgesamt waren die Auswirkungen von Yoga Interventionen auf Erschöpfung nur gering, insbesondere bei Krebspatienten. Obwohl Yoga im Allgemeinen eine sichere therapeutische Intervention ist und sehr effektiv bei der Abmilderung anderer gesundheitsbezogener Symptome, war diese Metaanalyse nicht dazu in der Lage den mächtigen Effekt des Yoga bei Patienten, die an Erschöpfung leiden zu definieren.
Behandlungseffekte von Yoga könnte in gut entworfenen zukünftigen Studien verbessert werden. Nach den GRADE Empfehlungen, die die insgesamte Beweisqualität ermittelt, gibt es einen moderaten Effekt hinsichtlich der Zuversicht der hier aufgeführten Einschätzungen.
Einleitung
Anhaltende Erschöpfung (Fatigue) wird als selbstberichtete, durchgängige Erschöpfung definiert, die einen Monat oder länger anhält. In den Vereinigten Staaten wird berichtet dass 24% der allgemeinen erwachsenen Bevölkerung für zwei Wochen oder länger an Erschöpfung litten; 59% bis 64% dieser Personen berichteten dass ihre Erschöpfung keine festgelegte medizinische Ursache hatte [1, 2].
Wenn Erschöpfung nicht spezifisch durch eine medizinische Ursache wie Anämie oder Hypothyreose (Schilddrüsenunterfunktion) erklärt werden kann, kann sie für ein chronisches Erschöpfungssyndrom stehen. Das chronische Müdigkeits- oder Erschöpfungssyndrom ist eine Erkrankung, die durch umfassende ausschaltende Müdigkeit, die länger als 6 Monate anhält (durchgehend oder wiederkehrend), und durch zahlreiche rheumatologische, infektiöse und/oder neuropsychiatrische Symptome charakterisiert wird [3].
Die Anwesenheit dieser chronischen Erschöpfung benötigt eine klinische Evaluation, um jeglichen unterliegende oder beisteuernde Gegebenheit, die Behandlung erfordern könnte, zu identifizieren.
Risikofaktoren für Erschöpfung sind Krebs oder seine Behandlung, Schmerzen, Übelkeit, depressive Symptome und andere psychologische Dysfunktionen oder Belastungen. Alle Modelle, die versuchen die Ursache und die Entwicklung von Erschöpfung zu erklären, nehmen an, dass es komplexe, multikausale Prozesse gibt, die diese Aktivitätseinschränkung auslösen.
Vorgeschlagene pathophysiologischen Faktoren umfassen eine Dysregulation von inflammatorischen Zytokinen, eine Unterbrechung des Regulationszirkus des Hypothalamus, Veränderungen im Serotoninsystem des zentralen Nervensystems und eine Unterbrechung der zirkadianen Sekretion von Melatonin und des Schlaf-Wach-Rhythmus [4–15].
Unter den zahlriechen Behandlungsstrategien, das heißt Training, psychosoziale Unterstützung, Stressmanagement, Ernährung, Schlafregulation und Aufbautherapie [34], wurde physische Aktivität als wichtig identifiziert, insbesondere für Patienten mit fortgeschrittenen Stadien von Krebs, zur Abmilderung von Ängsten, Depression, Stress und Erschöpfung [35].
Weiterhin wurde aufgezeigt dass Meditationsprogramme die Stimmung und Schlafqualität verbessern und Stress und Erschöpfung in Krebspatienten reduzieren [36]. Yoga, eines der bekanntesten und am häufigsten gebrauchten Körper-Geist Interventionen, kombiniert Körperübungen und Meditation [37] und könnte also auch bei der Milderung von Erschöpfung hilfreich sein.
Der konzeptionelle Hintergrund von Yoga entspringt der indischen Philosophie und es gibt zahlreiche Yogaschulen oder Yogatypen (d.h. Iyengar, Viniyoga, Sivananda, etc.) mit speziellen Prioritäten im Begriff von spirituellen und physischen Übungen [37]. Eine typische Yogaeinheit mit speziellen Sequenzen und Körperhaltungen (Hatha Yoga Asanas), Atmungstechniken (Pranayama) und mentale Konzentration/Meditation (Dhyana) dauert 1 bis 2 Stunden.
Angenommene Vorteile von Yoga beinhalten eine erhöhte muskuläre Stärke, Flexibilität, Bewegungsumfang, Energie, Entspannung und ein Wohlgefühl, reduzierter Schmerz, verbesserte Schlafqualität, Stressreduktion und Kontrolle über physiologische Parameter [26, 38–41].
Bisher wurde in einem RCT demonstriert, dass die Yoga Praxis Erschöpfungslevel in stationären psychiatrischen Patienten nach mindestens einer Yogastunde verbesserte [42]. Weiterhin wurde gezeigt, dass Yoga in einem 4-monatigem RCT Erschöpfungspunktzahlen in Asthmapatienten reduzieren konnte [25] und eine 12-wöchige Intervention mit einem RCT Design reduzierte ebenfalls Erschöpfungspunktzahlen in Patienten mit chronischer Bauchspeicheldrüsenentzündung [43]. Diese Spanne von gesundheitlichen Konditionen zeigt, dass Yoga als eine Therapie für Patienten mit zahlreichen Konditionen verwendet wird, wovon manche Erschöpfung beinhalten.
Aus diesem Grund könnte Yoga tatsächlich eine hilfreiche unterstützende Intervention zur Abschwächung von Erschöpfung sein, allerdings gibt es derzeit einen Mangel an adäquaten Metaanalysen, um seine Effektivität hinsichtlich Erschöpfungssymptomen zu messen. Um seine mutmaßliche Relevanz in der Behandlung von Patienten mit durch diverse Konditionen verursachte Erschöpfung zu messen, führten wir eine Metaanalyse der aktuellen Literatur mit dem Fokus auf Erschöpfung und mit Erschöpfung assoziierter Beeinträchtigung durch.
Materialien und Methoden
Literatur und Suchstrategie
Wir durchsuchten die elektronische Literaturdatensammlung PubMed/Medline bis Januar 2012 nach klinischen Studien, die sich auf Yoga Interventionen und Erschöpfung (Fatigue) konzentrierten. Englischsprachige Suchbegriffe waren „yoga * fatigue“.
Um die Wahrscheinlichkeit zu erhöhen alle relevanten Publikationen zu finden, die die Auswirkungen von Yoga Interventionen auf Erschöpfung beschreibe, gab es keine Begrenzungen in der ursprünglichen Suche in Form von Sprache, Jahr, Staus oder Design. Referenzlisten von kritischen Betrachtungen bezüglich Yoga bei Erschöpfung wurde in weiteren Durchläufen überprüft.
Schließlich wurden Experten für die graue Literatur, die nicht in den oben genannten Datenbanken zu finden war, kontaktiert und Referenzlisten relevanter Artikel und Autoren wurden ebenfalls überprüft.
Selektionskriterien
Alle potentiellen auswählbaren Studien wurden abgerufen und die vollen Textartikel wurden begutachtet, um zu bestimmen ob sie die Inklusionskriterien erfüllten.
Inklusionskriterien waren kontrollierte klinische Studien (randomisierte und nichtrandomisierte), die die Auswirkungen von Yoga Interventionen auf Erschöpfungssymptome adressierten. Die Ergebnisse wurden hinsichtlich Erschöpfungspunktzahlen verschiedener Tests analysiert.
Wir schlossen Fallserien, Fallstudien, Studien ohne Kontrollgruppen, Expertenmeinungen und theoretische Reflexionen aus. Wir eliminierten Studien mit komplexen Interventionen aus, wie zum Beispiel achtsamkeitsbasierte Stressreduktionsprogramme (MBSR) (die Yogapraktiken einschließen), da die beisteuernden Effekte der relevanten Elemente nicht auseinandergehalten werden können.
Extrahierung der Daten
Die begutachtenden Autoren (S. M. und A. B.) ermittelten Studien für den Einschluss in dieser Review. Sie nahmen an der Extrahierung der Daten und einer unabhängigen Ermittlung von methodischer Qualität (S. M. und K. B.) teil.
Meinungsverschiedenheiten wurden durch Übereinstimmung gelöst. Wir extrahierten Studiendaten über folgende Themen: allgemeines Studiendesign (prospektiv, multizentriert, etc.), Behandlungsverteilung (Randomisierung, Matched Pairs, etc.), Verschwiegenheit der Behandlung, Verblindung, Behandlungen (Yogastil- und Praktiken, Dauer und Häufigkeit, Art der Kontrollintervention), Eigenschaften der Patienten (Durchschnittsalter, Altersverteilung), Diagnose, Therapietreue (Einhaltung, Abbrüche, etc.) und Bestimmung der Ergebnisse, das heißt die Erschöpfungspunktzahlen vorher und nachher.
Um die methodische Qualität dieser jeweiligen Studien zu bestimmen, übernahmen wir die Jadad-Scores, die sich auf Randomisierung (0 bis 2 Punkte), Verblindung des Gutachters (Statistiker, Mediziner, Gutachter oder Wissenschaftler, wie es in der originellen Publikation erwähnt wurde; 0-1 Punkte) und Abbruchrate (0 oder 1 Punkt) als Indikatoren für die methodische Qualität der Studie beziehen [44].
Da es in Yogastudien unmöglich ist auch Patienten zu verblinden (Doppelverblindung), betrug die maximal erreichbare Jadad-Score 4 in unserer Studie. Auch wenn deutlich ist, was das Verblinden eines „Statistikers“ bedeutet, ist es dennoch nicht sehr klar was das Verblinden eines „Wissenschaftlers“ (wie es in manchen Studien erwähnt wurde) bedeuten könnte; wir gingen davon aus, dass sich dieser Begriff auf den Ergebnisprüfer bezieht.
Allocation Concealment wurde gemäß der Cochrane Richtlinen ermittelt [45]: A bedeutet angemessen (Telefonrandomisierung oder die Verwendung von fortlaufend nummerierten, versiegelten opaken Briefumschlägen); B bedeutet Unsicherheit über die Versiegelung (Versieglungsmethode ist nicht bekannt); C bedeutet unzureichend (wechselnde Tage, gerade/ungerade Geburtsdaten, Krankenhausnummer).
Statistische Analyse
Die gesamten relevanten Ergebnisdaten wurden so extrahiert wie sie in der Publikation gegeben waren. Sie wurden anhand von Standardformeln in standardisierte Mittelwertdifferenzen (SMD) und ihrer Standardfehler (SE) umgewandelt [45]. Ein SMD von 0.2 indiziert einen kleinen Effekt, 0.5 einen moderaten und 0.8 einen großen Effekt [46]. Die gesamten Bestimmungen der Behandlungseffekte wurden von zufälligen Effektmentanalysen bestimmt [47]. Wir führten zahlreiche Untergruppenanalysen hinsichtlich Kondition, methodische Qualität und Behandlungsdauer durch.
Heterogenität zwischen Studien wurde durch standardisierte χ2-Tests und den I² Koeffizient ermittelt, welche die Prozentzahl gesamter Variationen entlang der Studien aufgrund ihrer wahren Heterogenität anstatt ihres Zufalls messen [48]. I² Koeffizienten von 25% würden geringe, 20-60% moderate und >75% hohe Heterogenität anzeigen.
Heterogenität wurde durch Studienqualität (hoch: Jadad-Score = 4 und Allocation Concealment = A), moderate Qualität (Punktzahlen 2-3), geringe Qualität (Punktzahl 0-1) und Art der Kontrollgruppe (Warteliste: nur Routineversorgung; aktive Behandlung: jede andere zusätzlich zur Routineversorgung gegebene Intervention). Funnelplotasymmetrie wurde durch den Egger’s Test bestimmt.
Schließlich führten wir eine Bewertung der Empfehlung der Beurteilung, Entwicklung und Evaluation (GRADE) durch, um Beurteilungen über Beweise und Empfehlungen in diesen Gebieten von Yoga bei Erschöpfung machen zu können. Das GRADE System beurteilt und klassifiziert die Beweisqualität der unterliegenden Empfehlungen, die in der Metaanalyse vollzogen wurde [50].
Faktoren innerhalb dieses Prozesses, die die Empfehlungsstärke beeinflussen, sind die Beweisqualität, die Unsicherheit über das Gleichgewicht zwischen vorteilhaften und schädlichen Konsequenzen und die Unsicherheit oder Variabilität in Werten und Präferenzen und die Unsicherheit über die Frage, ob die Interventionen einen weisen Gebrauch von Ressourcen repräsentieren [51]. Die Qualitätsbestimmung beinhaltet Faktoren die das Studiendesign, das Beurteilungsniveau und die Qualität seiner Einschränkungen, die Beurteilung der Konsistenz entlang der eingeschlossenen Studien und die Direktheit der Messungen ermitteln [52].
Ergebnisse
Ergebnisse der Literatursuche
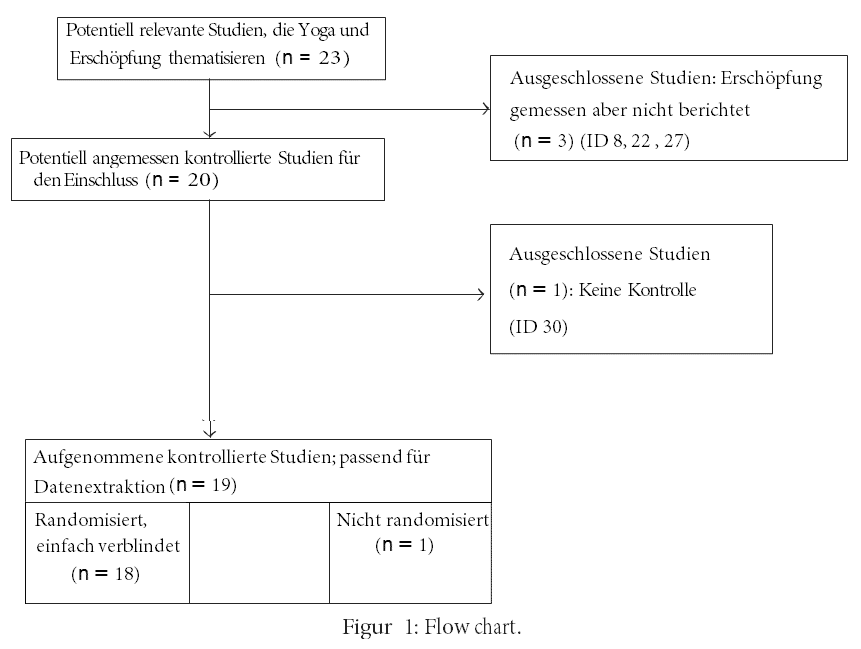
Wir fanden 23 potentiell wichtige Studien, die die Auswirkungen von Yoga auf Erschöpfung adressieren [16–23, 27–30, 32, 33, 49, 53–59]. Darunter befanden sich vier Studien, die ausgeschlossen wurden, da sie entweder keine Ausgangsdaten lieferten, keine Kontrollgruppe hatten oder gemessen hatten, aber keine vorher/nachher Müdigkeitspunktzahlen berichteten. Neunzehn kontrollierte Studien mit einer Gesamtpunktzahl von 948 Patienten wurden als für den Einschluss geeignet betrachtet (Figur 1).
Eigenschaften der Teilnehmer
Die Art der Patienten umfasste Brustkrebs Patienten (n = 8 Studien), verschiedene Typen von Krebs (n = 1), Lymphom (n = 1), Patienten mit Multipler Sklerose (n = 2), Dialyse (n = 1), Chronische Pankreatitis (n = 1), Fibromyalgie (n = 1), Asthma (n = 1) und auch gesunde Teilnehmer (n = 3). Die Anzahl der analysierten Individuen variierte beträchtlich zwischen 14 und 135 (Mittelwert ± SD: 62± 35) (Tabelle 1).
Studiendesign und methodische Qualität
Nach Spezifikationen in diesen Artikeln hatten alle 19 Studien ein prospektives Design. 18 Studien waren randomisiert, wobei eine Studie nicht randomisiert dar. Sieben Studien waren einfach verblindet (d.h. Statistiker, Mediziner, Gutachter, Wissenschaftler, entsprechend der Aufführung in den betreffenden Studien) und randomisiert und hatten also eine höhere methodische Qualität (Jadad-Score 4). Zehn Studien waren randomisiert (ohne Verblindung) und stellten eine moderate methodische Qualität dar (Punktzahlen 2-3). Eine Studie war randomisiert aber mit einer geringen Qualität (Jadad-Score 1) (Tabelle 1).
Elf Studien wandten ein Warteliste-Kontrollgruppe-Design an, wovon 2 andere eine dritte aktive Kontrollgruppe, die entweder einen Trainingsunterricht mit einem stationären Fahrrad oder eine Walkingübungsgruppe besuchten. Zwei weitere Studien wandten ein Design an, wo eine Kontrollgruppe eine Standardversorgung erhielt und eine dieser beiden Studien hatten auch eine aktive Kontrollgruppe, die unterstützende Beratung erhielt. Andere aktive Kontrollgruppen waren ein Gesundheits- und Sportunterrichtsgruppe, Sportklettern, Schwimmen, Entspannung und kognitive Verhaltenstherapie.
Die methodische Qualität dieser Studien reichte von sehr gering bis medium. Zwei klinische Studien erhielten nur einen Punkt auf der Jadad-Score, fünf Studien erhielten 2 Punkte, 5 Studien erhielten 3 Punkte und 7 weitere Studien erhielten das Maximum von 4 Punkten. Zehn Studien versicherten die Verblindung der Ergebnisermittler, was bedeutet, dass bei der Interpretation der verbliebenen Studien ein Detection-Bias in Betracht gezogen werden sollte. Nur 7 Studien adressierten unvollständige Ergebnisdaten, was bedeutet, dass die restlichen Studien unter dem Einfluss von Attributionsbias stehen. Zwölf Studien analysierten ihre Daten aufgrund der Behandlungsintention. Außer bei 2 Studien wurde von allen anderen die Ausfallrate und die Art und Weise des Umgangs mit den Daten beschrieben.
Interventionscharakteristiken: Dauer der Intervention
Die Forscher in diesen aufgenommenen Studien schlossen angewandtes Hatha, Iyengar, Asanas, Patanjali, Sahaja und tibetanisches Yoga mit ein. Die gesamte Dauer der unterrichteten Yogastunden betrug zwischen 5 und 24 Wochen mit der Mehrheit der Studien, die länger als 8 Wochen umfasste.
Messung der Ergebnisse
Bei den meisten Studien wurden mehr Symptomergebnisse als nur Erschöpfung gemessen, z.B. Angst, Depression und Schlafstörungen. Instrumente zur Messung von Erschöpfungssymptomen waren MFI, POMS, SF-36, FACT-F, EORTC, BFI, Tagebücher und Visuell Analog-Skalen (VAS).
Effektgröße Müdigkeit
Wie in Tabelle 1 gezeigt wird, berichteten die meisten Studien positive Auswirkungen hinsichtlich der Yoga Interventionen. In Bezug auf Erschöpfung, bestimmte eine Random-Effekt-Metaanalyse den allgemeinen Behandlungseffekt bei SMD = 0.27 [0.23; 0.31], die von −0.43 ± 0.26 bis 1.62 ± 0.24 (Figur 2) reichte. Die allgemeine Heterogenität der Studienergebnisse war hoch (I2 = 94.4%).
Untergruppenanalysen
Untergruppenanalysen (Tabelle 2) führten nur die Studien auf, die zu Studienbeginn vergleichbare Mittelwerte aufwiesen, zeigten Effektgrößen von −0.4 ± 0.23 bis 1.6 ± 0.24. Diese Studien mit einer hohen methodischen Qualität zeigen einen geringeren Effekt der Yoga Interventionen auf Erschöpfung (SMD = 0.24 [0.18; 0.29]) als diejenigen mit einer höheren Qualität (SMD = 0.46 [0.37; 0.55]).
Studien mit einer Warteliste-Kontrollgruppe zeigten auch einen geringeren Effekt (SMD = 0.22 [0.18; 0.27]) als diejenigen, die andere Kontrollgruppen wie zum Beispiel Gesundheitsausbildungsunterricht, Entspannung, Schwimmen oder Training (SMD = 0.47 [0.38–0.55]) (Tabelle 2).
Interessanterweise hatten Studien, die (Brust-) Krebspatienten untersuchten einen geringeren Effekt zu Gunsten von Yoga als die Studien mit anderen Konditionen (einschließlich gesunder Individuen (Tabellen 1 und 2).
Nichtrandomisierte Studie
Eine Studie wurde aufgenommen, die nicht randomisiert war. Velikonja et al. [33] führte eine klinische kontrollierte Studie mit 50 gesunden Teilnehmern durch, die sich entweder dafür entschieden an Hatha Yoga Unterrichtsgruppen oder einer Schwimmgruppe für eine 14-tägige Behandlungsperiode teilzunehmen. Veränderungen bei Erschöpfung wurden mit dem POMS ermittelt und es gab eine positive Auswirkung von Yoga gegenüber Schwimmen (SMD = 0.93 (SD = 0.09)).
Diskussion
Die Ergebnisse dieser Metaanalyse, die mit einfacher Verblindung 18 RCT umfasste und einer N-RCT, weist auf kleine Effekte von Yoga Interventionen auf Erschöpfung hin, insbesondere bei Krebspatienten.
Die allgemeinen Behandlungseffekte waren schwach, während die Heterogenität hoch war. Untergruppenanalysen stellte keine weiteren Erklärungen zur Verfügung (d.h., Studien mit passiver Kontrolle hatten kleinere Effekte als solche mit einer aktiven Kontrolle, Studien mit höherer Qualität hatten bessere Auswirkungen als solche mit geringerer Qualität). Tatsächlich hatten von den 7 Studien mit einer hohen Qualität (Jadad-Score 4) 4 Studien einen hohen Behandlungseffekt, eine Studie einen schwachen Effekt und 2 Studien keinen Effekt. Die höchsten Effekte wurden in Studien mit geringer Qualität (Jadad-Score 1-2) beobachtet, aber auch bei der Studie mit der geringsten Qualität. Das kann dem Fakt zugeschrieben werden, dass allgemein angemessenen Stichprobengrößen in hoch qualitativen Studien eine größere statistische Power zufließen, um irgendwelche nützlichen Effekte von Behandlungen aufzuspüren. Möglicherweise könnten weitere Untergruppenanalysen einen Hinweis auf Störvariablen liefern, die in der Metaanalyse nicht in Betracht gezogen wurden.
Hervorstechend war, dass Studien, die Krebspatienten untersuchten, geringere Effekte feststellten als solche mit anderen Konditionen. Man könnte schlussfolgern, dass die Effektivität von Yoga Interventionen zur Abschwächung von krebsbezogener Erschöpfung eingeschränkt ist. Nichtsdestotrotz hatten mindestens vier dieser Studien starke Auswirkungen hinsichtlich der Yoga Interventionen, während zwei Studien (und eine Studie mit Lymphom Patienten) keine nützlichen Effekte im Vergleich zur Kontrollgruppe zeigten. Die meisten dieser Studien hatten eine passive Kontrolle und deswegen könnte man Auswirkungen zu Gunsten der Yogagruppe erwarten. Desweiteren könnte man unter diesen Studien solche mit sowohl höherer als auch geringerer Qualität, verschiedenen Arten von Yogastilen, und Unterschieden in der Behandlungsdauer finden (7 bis 24 Wochen) - und deswegen kann man die Auswirkungen nicht so leicht den Qualitätsunterschieden der Studien zuschreiben. Aufgrund dieser weniger klaren Daten hinsichtlich Krebsbezogener Müdigkeit sind überzeugendere hochqualitative Studien mit aktiven Kontrollgruppen und umschriebener Behandlungsdauer (d.h. 12 Wochen) sehr empfohlen, um valide Schlussfolgerungen ziehen zu können.
Im Hinblick auf andere Indikationen hatte Yoga schwache Effekte bei Patienten mit Fibromyalgie (SMD 0.26), während der Effekt in zwei Studien mit Multipler Sklerose von SMD 0.29 bis 0.63 reichte. Die Auswirkungen waren in einer Studie mit schwacher Methodik viel besser als bei Patienten mit chronischer Pankreatitis (SMD 1.36). Es gab keine relevanten Effekte bei Patienten mit Dialyse und Lymphom. Nichtsdestozrotz adressierten drei Studien Erschöpfungssymptome in gesunden Individuen, zwei Studien mit schwacher Methodik berichteten positive Auswirkungen (SMD von 0.48 bis 0.93 reichend), während eine Studie mit höherer Qualität keinen Effekt zu Gunsten von Yoga aufwies (SMD 0.03). Demzufolge ist die Beweislage, dass Yoga wirkungsvoll bei der Behandlung von Erschöpfungssymptomen bei Nicht-Krebskrankheiten ist, bisher eher schwach ausgeprägt. Obwohl die zusammengefassten Behandlungseffekte in den Krebsstudien schwach waren, gibt es zumindest ein paar versprechende Studien, die anzeigen, dass die Behandlungseffekte verbessert werden könnten. Von Interesse war es, dass die besten Ergebnisse bei Krebspatienten in den Studien mit kürzerer Behandlungsdauer erzielt wurden, was darauf hinweisen könnte, dass die Motivation der Krebspatienten auch ein entscheidender Faktor sein könnte.
Sicherlich hat diese Metaanalyse seine Einschränkungen. Zum Beispiel waren die gepoolten Schätzungen hinsichtlich Indikationen, Kontrollgruppen, Behandlungsdauer, Yogastil und methodischer Qualität dieser Studien auf heterogenen Daten basiert. Die Zeit der Intervalle für die Messung von Vorher-/und Nachher- Erschöpfung waren in allen Studien unterschiedlich. Weiterhin war eine nicht-randomisierte Studie in der Metaanalyse mit einbezogen (Velikonja et al., [33]), auch wenn sie separat diskutiert wurde. Ein allgemeines Problem in diesem Wissenschaftsfeld scheint die Vielfalt der Messungen der Ergebnisse, die für den gegebenen Endpunkt, in diesem Fall Erschöpfungssymptome, gebraucht wurde. Zum Beispiel misst die „Vitalitäts“- Unterskala im SF-36 Erschöpfung auf angemessene weise, da die verwendeten Items nicht die gesamte Last von chronischer Erschöpfung einfangen, was durch das entwickelnde Forscherteam gespiegelt wird, welches die minimale Vitalität als „sich müde fühlend aber nicht so erschöpft“ definiert. Hinsichtlich der GRADE Kriterien (Tabelle 3) gab es weder ernsthafte Risiken für Bias noch ernsthafte Inkonsistenz, Indirektheit oder Ungenauigkeit. Insgesamt waren die herausgestellten Behandlungseffekte der Papiere moderat, jedoch waren die Ergebniswirkungen nicht mit ihrer methodischen Qualität assoziiert.
Weitere Studien sollten auch die Motivation der Patienten thematisieren, seine Auswirkung beeinflusst nicht nur die Anzahl der Ausfälle sondern auch die (intrinsische) Intensität der Praxis („innere Verbundenheit“). Diese Studien müssten herausfinden, welche Patienten von den Interventionen profitieren könnten [60] und welche Aspekte von Yoga Interventionen (d.h., physische Aktivität und/oder Meditation und anschließende Anpassung des Lebensstils) oder welche spezifischen Yogastile effektiver waren als andere.
Schlussfolgerungen
Obwohl Yoga im Allgemeinen eine sichere therapeutische Intervention ist und effektiv bei der Abmilderung von anderen gesundheitsverwandten Symptomen, ist diese Metaanalyse nicht dazu in der Lage relevante Effekte von Yoga bei Patienten, die an Erschöpfung leiden, zu definieren. Nach den GRADE Empfehlungen, die die allgemeine Beweisqualität bestimmt, gibt es einen moderaten Vertrauenseffekt, der die Zuversicht misst, die in die hier diskutierten Abschätzungen gesteckt wurde (Tabelle 3). Nichtsdestotrotz gibt es einige Studien über krebsbezogene Erschöpfung, die anzeigen, dass die Behandlungseffekte von Yoga in gut entworfenen zukünftigen Studien verbessert werden könnten.
Anerkennungen
Die Autoren würden gerne Professor G. B. Marks für die Bereitstellung von manchen fehlenden Werten danken.
Referenzen
- [1] R. K. Price, C. S. North, S.Wessely, andV. J. Fraser, “Estimating the prevalence of chronic fatigue syndrome and associated symptoms in the community,” Public Health Reports, vol. 107, no. 5, pp. 514–522, 1992.
- [2] E. A. Walker, W. J. Katon, and R. P. Jemelka, “Psychiatric disorders and medical care utilization among people in the general population who report fatigue,” Journal of General Internal Medicine, vol. 8, no. 8, pp. 436–440, 1993.
- [3] K. Fukuda, S. E. Straus, I. Hickie, M. C. Sharpe, J. G.
Dobbins, and A. Komaroff, “The chronic fatigue syndrome: a comprehensive approach to its definition and study,” Annals of Internal Medicine, vol. 121, no. 12, pp. 953–959, 1994.
- [4] J. E. Bower, P. A. Ganz, M. R. Irwin, L. Kwan, E. C. Breen,
and S. W. Cole, “Inflammation and behavioral symptoms after breast cancer treatment: do fatigue, depression, and sleep disturbance share a common underlying mechanism?” Journal of Clinical Oncology, vol. 29, no. 26, pp. 3517–3522, 2011.
- [5] J. E. Bower, P. A. Ganz, N. Aziz, R. Olmstead, M. R. Irwin,
and S. W. Cole, “Inflammatory responses to psychological stress in fatigued breast cancer survivors: relationship to glucocorticoids,” Brain, Behavior, and Immunity, vol. 21, no. 3, pp. 251–258, 2007.
- [6] C. Schubert, S. Hong, L. Natarajan, P. J. Mills, and J. E.
Dimsdale, “The association between fatigue and inflammatory marker levels in cancer patients: a quantitative review,” Brain, Behavior, and Immunity, vol. 21, no. 4, pp. 413–427, 2007.
- [7] A. Jager, S. Sleijfer, and C. C. D. van der Rijt, “The pathogenesis
of cancer related fatigue: could increased activity of pro-inflammatory cytokines be the common denominator?” European Journal of Cancer, vol. 44, no. 2, pp. 175–181, 2008.
- [8] J. Kamath, G. G. Yarbrough, A. J. Prange, and A. Winokur,
“The thyrotropin-releasing hormone (TRH)-immune system homeostatic hypothesis,” Pharmacology and Therapeutics, vol. 121, no. 1, pp. 20–28, 2009.
- [9] J. Kamath, G. G. Yarbrough, A. J. Prange, and A. Winokur,
“Thyrotropin-releasing hormone can relieve cancer-related fatigue: hypothesis and preliminary observations,” Journal of International Medical Research, vol. 37, no. 4, pp. 1152–1157, 2009.
- [10] F. Strasser, J. L. Palmer, L. R. Schover et al., “The impact
of hypogonadism and autonomic dysfunction on fatigue, emotional function, and sexual desire in male patients with advanced cancer: a pilot study,” Cancer, vol. 107, no. 12, pp. 2949–2957, 2006.
- [11] J. E. Bower, “Cancer-related fatigue: links with inflammation
in cancer patients and survivors,” Brain, Behavior, and Immunity, vol. 21, no. 7, pp. 863–871, 2007.
- [12] S. Alexander, P. Stone, S. White, P. Andrews, S. Nussey,
and G. Bano, “Evaluation of central serotonin sensitivity in breast cancer survivors with cancer-related fatigue syndrome,” Journal of Pain and Symptom Management, vol. 40, no. 6, pp. 892–898, 2010.
- [13] J. K. Payne, “Altered circadian rhythms and cancer-related
fatigue outcomes,” Integrative Cancer Therapies, vol. 10, no. 3, pp. 221–233, 2011.
- [14] A.M. Berger, K. Wielgus, M. Hertzog, P. Fischer, and L. Farr,
“Patterns of circadian activity rhythms and their relationships with fatigue and anxiety/depression in women treated with breast cancer adjuvant chemotherapy,” Supportive Care in Cancer, vol. 18, no. 1, pp. 105–114, 2010.
- [15] T. A. Rich, “Symptom clusters in cancer patients and their
relation to EGFR ligand modulation of the circadian axis,” Journal of SupportiveOncology, vol. 5, no. 4, pp. 167–174, 2007.
- [16] J.W. Carson, K. M. Carson, L. S. Porter, F. J. Keefe, and V. L.
Seewaldt, “Yoga of Awareness program for menopausal symptoms in breast cancer survivors: results from a randomized trial,” Supportive Care in Cancer, vol. 17, no. 10, pp. 1301– 1309, 2009.
- [17] K. D. Chandwani, B. Thornton, G. H. Perkins et al., “Yoga
improves quality of life and benefit finding in women undergoing radiotherapy for breast cancer,” Journal of the Society for Integrative Oncology, vol. 8, no. 2, pp. 43–55, 2010.
- [18] A. J. Littman, L. C. Bertram, R. Ceballos et al., “Randomized
controlled pilot trial of yoga in overweight and obese breast cancer survivors: effects on quality of life and anthropometric measures,” Supportive Care in Cancer, vol. 20, no. 2, pp. 267– 277, 2011.
- [19] S. H. Vadiraja, M. R. Rao, R. H. Nagendra et al., “Effects of
yoga on symptom management in breast cancer patients: a randomized controlled trial,” International Journal of Yoga, vol. 2, no. 2, pp. 73–79, 2009.
- [20] J. Banasik, H. Williams, M. Haberman, S. E. Blank, and R.
Bendel, “Effect of Iyengar yoga practice on fatigue and diurnal salivary cortisol concentration in breast cancer survivors,” Journal of the American Academy of Nurse Practitioners, vol. 23, no. 3, pp. 135–142, 2011.
- [21] S. C. Danhauer, S. L. Mihalko, G. B. Russell et al., “Restorative
yoga for women with breast cancer: finding from a randomized pilot study,” Psycho-Oncology, vol. 18, no. 4, pp. 360–368, 2009.
- [22] A. B. Moadel, C. Shah, J. Wylie-Rosett et al., “Randomized
controlled trial of yoga among a multiethnic sample of breast cancer patients: effects on quality of life,” Journal of Clinical Oncology, vol. 25, no. 28, pp. 4387–4395, 2007.
- [23] J. W. Carson, K. M. Carson, K. D. Jones, R. M. Bennett, C.
L. Wright, and S. D. Mist, “A pilot randomized controlled trial of the Yoga of awareness program in the management of fibromyalgia,” Pain, vol. 151, no. 2, pp. 530–539, 2010.
- [24] L. Cohen, C. Warneke, R. T. Fouladi, M. A. Rodriguez, and A.
Chaoul-Reich, “Psychological adjustment and sleep quality in a randomized trial of the effects of a Tibetan yoga intervention in patients with lymphoma,” Cancer, vol. 100, no. 10, pp. 2253–2260, 2004.
- [25] R. Manocha, G. B. Marks, P. Kenchington, D. Peters, and C.
M. Salome, “Sahaja yoga in the management of moderate to severe asthma: a randomised controlled trial,” Thorax, vol. 57, no. 2, pp. 110–115, 2002.
- [26] B. S. Oken, S. Kishiyama, D. Zajdel et al., “Randomized
controlled trial of yoga and exercise in multiple sclerosis,” Neurology, vol. 62, no. 11, pp. 2058–2064, 2004.
- [27] B. S. Oken, D. Zajdel, S. Kishiyama et al., “Randomized,
controlled, six-month trial of yoga in healthy seniors: effects on cognition and quality of life,” Alternative Therapies in Health and Medicine, vol. 12, no. 1, pp. 40–47, 2006.
- [28] M. Speca, L. E. Carlson, E. Goodey, and M. Angen, “A
randomized, wait-list controlled clinical trial: the effect of a mindfulness meditation-based stress reduction program on mood and symptoms of stress in cancer outpatients,” Psychosomatic Medicine, vol. 62, no. 5, pp. 613–622, 2000.
- [29] M. Yurtkuran, A. Alp, M. Yurtkuran, and K. Dilek, “A modified
yoga-based exercise program in hemodialysis patients: a randomized controlled study,” Complementary Therapies in Medicine, vol. 15, no. 3, pp. 164–171, 2007.
- [30] S. B. S. Khalsa, L. Hickey-Schultz, D. Cohen, N. Steiner, and
S. Cope, “Evaluation of the mental health benefits of yoga in a secondary school: a preliminary randomized controlled trial,” Journal of Behavioral Health Services and Research, vol. 39, no. 1, pp. 80–90, 2011.
- [31] M. Egger, G. D. Smith, M. Schneider, and C. Minder, “Bias
in meta-analysis detected by a simple, graphical test,” British Medical Journal, vol. 315, no. 7109, pp. 629–634, 1997.
- [32] B. G. Berger and D. R. Owen, “Mood alteration with yoga and
swimming: aerobic exercise may not be necessary,” Perceptual and Motor Skills, vol. 75, no. 3, pp. 1331–1343, 1992.
- [33] O. Velikonja, K. Cˇ uric´, A. Ozˇura, and S. Sˇ. Jazbec, “Influence
of sports climbing and yoga on spasticity, cognitive function, mood and fatigue in patients with multiple sclerosis,” Clinical Neurology and Neurosurgery, vol. 112, no. 7, pp. 597–601, 2010.
- [34] K. M. Mustian, G. R. Morrow, J. K. Carroll, C. D. Flgueroa-
Moseley, P. Jean-Pierre, and G. C. Williams, “Integrative nonpharmacologic behavioral interventions for the management of cancer-related fatigue,” Oncologist, vol. 12, no. 1, supplement 1, pp. 52–67, 2007.
- [35] T. A. Albrecht and A. G. Taylor, “Physical activity in patients
with advanced-stage cancer: a systematic review of the literature,” Clinical Journal of Oncology Nursing, vol. 16, no. 3, pp. 293–300, 2012.
- [36] K. A. Biegler, M. Alejandro Chaoul, and L. Cohen, “Cancer,
cognitive impairment, and meditation,” Acta Oncologica, vol. 48, no. 1, pp. 18–26, 2009.
- [37] G. Feuerstein, The Yoga Tradition: Its History, Literature,
Philosophy and Practice, Hohm Press, 1998.
- [38] J. A. Raub, “Psychophysiologic effects of Hatha Yoga on
musculoskeletal and cardiopulmonary function: a literature review,” Journal of Alternative and Complementary Medicine, vol. 8, no. 6, pp. 797–812, 2002.
- [39] M. D. Tran, R. G. Holly, J. Lashbrook, and E. A. Amsterdam,
“Effects of hatha yoga practice on the health-related aspects of physical fitness,” Preventive Cardiology, vol. 4, no. 4, pp. 165– 170, 2001.
- [40] R. P. Vempati and S. Telles, “Yoga-based guided relaxation
reduces sympathetic activity judged from baseline levels,” Psychological Reports, vol. 90, no. 2, pp. 487–494, 2002.
- [41] A. Malathi, A. Damodaran, N. Shah, N. Patil, and S. Maratha,
“Effect of yogic practices on subjective well-being,” Indian Journal of Physiology and Pharmacology, vol. 44, no. 2, pp. 202– 206, 2000.
- [42] R. Lavey, T. Sherman, K. T.Mueser, D. D. Osborne,M. Currier,
and R. Wolfe, “The effects of yoga on mood in psychiatric inpatients,” Psychiatric Rehabilitation Journal, vol. 28, no. 4, pp. 399–402, 2005.
- [43] S. Sareen, V. Kumari, K. S. Gajebasia, and N. K. Gajebasia,
“Yoga: a tool for improving the quality of life in chronic pancreatitis,” World Journal of Gastroenterology, vol. 13, no. 3, pp. 391–397, 2007.
- [44] A. R. Jadad, R. A. Moore, D. Carroll et al., “Assessing the
quality of reports of randomized clinical trials: is blinding necessary?” Controlled Clinical Trials, vol. 17, no. 1, pp. 1–12, 1996.
- [45] J. P. T.Higgins and S. Green, CochraneHandbook for Systematic
Reviews of Interventions, Version 5. 0. 1, The Cochrane Collaboration, 2008.
- [46] J. L. Fleiss, “The statistical basis of meta-analysis,” Statistical
Methods in Medical Research, vol. 2, no. 2, pp. 121–145, 1993.
- [47] J. P. T.Higgins and S. G. Thompson, “Quantifying heterogeneity
in a meta-analysis,” Statistics inMedicine, vol. 21, no. 11, pp. 1539–1558, 2002.
- [48] F. M. Wolf, Meta-Analysis: Quantitative Methods for Research
Synthesis, Sage, Beverly Hills, Calif, USA, 1986.
- [49] B. S. Oken, S. Kishiyama, D. Zajdel et al., “Randomized
controlled trial of yoga and exercise in multiple sclerosis,” Neurology, vol. 62, no. 11, pp. 2058–2064, 2004.
- [50] G. H. Guyatt, A. D. Oxman, G. E. Vist et al., “GRADE: an
emerging consensus on rating quality of evidence and strength of recommendations,” BMJ, vol. 336, no. 7650, pp. 924–926, 2008.
- [51] R. Kunz, B. Djulbegovic, H. J. Schunemann, M. Stanulla,
P. Muti, and G. Guyatt, “misconceptions, challenges, uncertainty, and progress in guideline recommendations,” Seminars in Hematology, vol. 45, no. 3, pp. 167–175, 2008.
- [52] D. Atkins, D. Best, P. A. Briss et al., “Grading quality of
evidence and strength of recommendations,” BMJ, vol. 328, no. 7454, p. 1490, 2004.
- [53] J. E. Bower, D. Garet, B. Sternlieb et al., “Yoga for persistent
fatigue in breast cancer survivors,” Cancer, vol. 118, no. 15, pp. 3766–3775, 2012.
- [54] R. Manocha, G. B. Marks, P. Kenchington, D. Peters, and C.
M. Salome, “Sahaja yoga in the management of moderate to severe asthma: a randomised controlled trial,” Thorax, vol. 57, no. 2, pp. 110–115, 2002.
- [55] S. Sareen, V. Kumari, K. S. Gajebasia, and N. K. Gajebasia,
“Yoga: a tool for improving the quality of life in chronic pancreatitis,” World Journal of Gastroenterology, vol. 13, no. 3, pp. 391–397, 2007.
- [56] S. N. Culos-Reed, L. E. Carlson, L. M. Daroux, and S. Hately-
Aldous, “A pilot study of yoga for breast cancer survivors: physical and psychological benefits,” Psycho-Oncology, vol. 15, no. 10, pp. 891–897, 2006.
- [57] A. Woolery, H. Myers, B. Sternlieb, and L. Zeltzer, “A yoga
intervention for young adults with elevated symptoms of depression,” Alternative Therapies in Health and Medicine, vol. 10, no. 2, pp. 60–63, 2004.
- [58] M. L. Galantino, T.M. Bzdewka, J. L. Eissler-Russo et al., “The
impact of modified hatha yoga on chronic low back pain: q pilot study,” Alternative Therapies in Health and Medicine, vol. 10, no. 2, pp. 56–59, 2004.
- [59] S. C. Danhauer, J. A. Tooze, D. F. Farmer et al., “Restorative
yoga for women with ovarian or breast cancer: findings froma pilot study,” Journal of the Society for Integrative Oncology, vol. 6, no. 2, pp. 47–58, 2008.
- [60] A. B¨ussing, F. Edelhuser, A. Weisskircher, J. M. Fouladbakhsh,
and P. Heusser, “Inner correspondence and peacefulness with practices among participants in eurythmy therapy and yoga: a validation study,” Evidence-Based Complementary and Alternative Medicine, vol. 2011, Article ID 329023, 9 pages, 2011.